
病気をわかりやすく解説
高血圧の改善・予防
【失敗しない治療方法】
著作・監修
医学博士
大場啓一郎

高血圧の薬はできれば飲みたくない、
通院もしたくない!
血圧の薬は本当に
飲み続けなければいけないの!?
一度はじめたらやめられない?あの都市伝説本当?

薬も通院もしたくない、血圧を下げる方法はないのか?
血圧が高いと言われてしまったあなた、なるべく薬は飲みたくない、通院もしたくない、どうにかならないか、すでにネットを中心にだいぶ調べられていると思います。
「高血圧の薬は一度始めたら、一生やめられない」
「高血圧の薬は副作用がたくさんあって、かえって寿命が短くなる」
「家族が血圧高いので、私も必ず血圧が高くなる」
ネットや週刊誌にはだいぶデマが多く、実際にこのようなデマを信じて来院される患者さんがほとんどです。
あなたもネットにはびこるデマを信じ、さらに重い病気になってしまっているのかもしれません。
科学的に正しいとされていること、科学的に証明されていないことなどきちんと説明してもらえる医師にかかりたいものです。

あなたの血圧が高いのならば、降圧薬で血圧を下げることは大事かもしれません。
でも、なぜあなたの血圧は高くなってしまったのでしょうか?
最近、あなたは十分な睡眠がとれていますか?
不規則な生活をしていませんか?
大きなストレスを抱えていませんか?
健康的な食生活をしていますか?
お酒やたばこはどうでしょうか?
原因がわかれば血圧は下がる可能性があります。
高血圧について、あまりにも誤解が多いことが悲しくて、どなたでもわかりやすいように解説記事を作成しました。
どうぞご覧ください。
もしくは、とりあえず早めの受診を考えている方は、
こちらから診療時間や曜日をご確認の上、
予約なしで受診・検査ができます。

目次
血圧が高くても
何も症状がありませんけど…
高血圧の症状ってなんでしょうか?
血圧高いけど無症状だから放っておいて大丈夫⁉

「健康診断で血圧が高いと言われたけど、特に症状がないので放っておいています」「若い頃から血圧が高いので、特に治療しなくて構いません」こういった患者さんが決して少なくありません。血圧が高いのにも関わらず、そのままにしている方が本当にたくさんいらっしゃいます。高血圧は治療できる病気、もっと重い病気にかかることが防げる病気なので、できれば病院にいって医師と相談してください。
血圧が高くなりはじめた最初の頃から何かしら症状があれば、もう少し多くの方が心配になって積極的に病院を受診しそうなものです。しかしながら、血圧がある程度高くなっても無症状の方が大勢いらっしゃいます。頭痛、動悸、倦怠感などが初期症状とも言われています。知らず知らずのうちに血圧が上がっていた、健康診断で血圧が高くて驚いた、という方がほとんどです。

無症状だから放っておいていい訳ではありません。血圧が高くなり始めた初期の頃からできることがあります。
なぜ血圧が高くなってしまったのか、日頃の生活習慣を見直し、これを機会に健康的な生活を取り戻しましょう。しかしながら、お仕事の事情や食事を含めた日常生活、しょうがなく優先しなければいけないこともあるでしょう。
血圧が高いのは必ずしもあなたのせいだけではないかもしれません。
事情は人それぞれあるかと思います。しかし、あなたはここで、健康が何よりも大切なことであるか、少し考え直してください。周囲を含めあなたが幸せに生きていくために、健康であることは大切なはずです。お仕事や生き方まで見直すことが必要かもしれないのです。
なぜ高血圧の治療を
しなければならないのか?
高血圧を放っておいたら、どうなってしまう?
そんなに心配ないと安心していませんか?

「無症状だから、何年も前から血圧が高い状態で何も起きないから、大丈夫」
変な自信をもっている方もいます。
あなたも以前はこんな考えをもっていたことはなかったでしょうか?
無症状だから、まだ何も起きていないのは、たまたまラッキーだっただけかもしれません。
昨日までは元気だったのに、こんなことになるなんて……
あなたの周りの方も悲しむはずです。
なぜ高血圧を放っておいてはいけないのでしょうか?
無症状だから、薬を飲むのが嫌だから、通院する時間がないから、高い血圧を放っておいてもいいのでしょうか?
血圧が高い状態は決して体に良くないことは、どなたでも理解されていると思います。
では高血圧を放っておくと、どのようなことが起きてしまうでしょうか?
高血圧、もう少し早く病院に行っていればよかった……

高血圧を放っておくとどうなってしまうのでしょうか?高い血圧により、全身の大小の血管が傷むことで動脈硬化が進んでいきます。
動脈硬化が進むと心臓をはじめ、腎臓など多臓器に影響が出てきて、病気が増えていきます。
ついには動脈硬化性疾患である、脳出血、脳梗塞、狭心症、心筋梗塞、認知症などを発症することになります。
脳出血や脳梗塞は発症の仕方で麻痺が残り歩けなくなったり、意識が戻らなかったり、亡くなってしまったりします。
退院できても介護やリハビリが必要となることが少なくありません。
今までの日常生活やお仕事に戻れない可能性は十分あります。
あなたはそれでもいいのでしょうか?

狭心症、心筋梗塞は心臓手術や心臓カテーテル治療が必要となります。
降圧薬だけではなく、心臓に対する薬も増えてしまいます。
血管が二度と詰まらないように血液が固まらないようにする薬が必要なこともあります。
心臓の機能が次第に衰え、心不全状態となって、少し体を動かすだけで苦しくなったりします。
横になると苦しくてたまらないため、常に鼻から酸素を吸いながら、上半身を起こして寝なければいけないこともあります。
水中にいるような、息苦しさが続き、ベッドから全く動くことができなくなります。
医師の言う通り生活習慣を改め、薬をきちんと飲んでいれば、こうはならなかったのに……
あなたはそれでもいいのでしょうか?
後悔しないために、あなたの家族や大切な人が悲しむことがないように、血圧に異常があるようならば、かかりつけの医師に相談しましょう。
あなたは本当に血圧が高いのでしょうか?
受診する前に
ご家庭で血圧を測ってみましょう!
家庭で正しく血圧を測定するポイント

あなたは、自分の普段の血圧がどれくらいか把握していますか?病院を受診して血圧を測るのはもちろん良いことですが、高血圧の診断・治療では、日常生活を過ごすご家庭で血圧を測定することも重要です。
まずは病院を受診する前に、ご家庭で血圧を測ってみましょう。家庭での正しく血圧を測るために、次のポイントをおさえてみてくださいね。
家庭で正しく血圧を測定するポイント
|
血圧を測る 環境 |
・お部屋の環境を静かにし、快適な空調をきかせます。 ・背もたれつきの椅子に、足を組まずに座ります。 ・血圧計のカフを巻く腕が心臓と同じ高さになるように調節します。 ・測定前は喫煙、飲酒、カフェインの摂取を避けましょう。 ・測定前~測定中は会話はしないでください。 |
|
血圧を測る タイミング |
次の①②は特に測定に適したタイミングです。 測定の1~2分前は血圧計の前に座り、安静にしてから測定しましょう。 ①朝起きてトイレを済ませた後 ②夜寝る前 そのほか体調が悪いとき、食事や入浴の前後などいろいろなタイミングで測定してみましょう。 |
| 測定の回数 |
1度のタイミングで、2回血圧を測定します。 その平均値を血圧の値としますので、記録は2回分の血圧を記録してください。 1回しか測定できなかった場合は、1回のみの値でも大丈夫です。 ※3回測定して、低い血圧2つの平均をとってもいいかもしれません。 |
| 測定の期間 | できるだけ長い期間続けてみましょう。 |
血圧を測定している最中、つまりカフの圧力が増して腕を締め付け緩んでいく時間、あなたはいつも何を考えていますか?
血圧が高くないか、または血圧が低すぎやしないか、今日の体調のことなどご自身の健康状態について思いをはせる貴重な時間になっていますよね。
血圧を測ることは血圧をきちんと管理するためだけではなく、ご自身の健康状態について気を向ける大切な習慣となります。
血圧を測る習慣を通して、より良い健康について考える機会を増やしていくことができます。
なぜご家庭で血圧を測定する必要が
あるのか?
病院とご家庭で全く異なる血圧になることも

「病院で血圧の測定はできるのに、わざわざ家庭で血圧を測定するのが面倒だ」と感じるかもしれません。しかし血圧は、測定する条件によって数値が大きく変わります。
「高血圧の人はどんなタイミングに血圧を測っても高い数値が出る」というイメージがありますが、実際にはそう単純ではありません。例えば、患者さんによっては、普段の生活では血圧に問題がないのに、病院を受診したときだけ血圧が上がってしまう人もいます。ほかにも、血圧が上昇するのが朝起きてすぐのタイミングだけ、日中活動しているだけなど、状況やタイミングによって血圧の変動が大きくなってしまう人もいるのです。
患者さん一人ひとり血圧の状況は異なるため、その人に合わせた高血圧の診断や治療をするために家庭での血圧測定が大切なのです。
あなたの血圧にはどんな特徴が
ありますか?

病院で測定する血圧と、ご家庭で測定する血圧が大体いつも同じくらいであれば、高血圧か、そうでないかの診断は容易です。
しかしご紹介したように、人によっては病院でのみ血圧が高い人や、ご家庭でのみ血圧が高い人もいます。
このような状態を「白衣高血圧」、「仮面高血圧」といいます。
病院で測定する血圧だけが高い場合は「白衣高血圧」

ご家庭で測定する血圧は低いのに、病院で血圧を測定すると高くなる人がいます。このような高血圧を「白衣高血圧」といいます。
白衣高血圧の患者さんの血圧治療では、ご家庭での血圧の測定値をもとに治療をすすめていきます。普段の血圧がそこまで高くないので、「治療は必要ないのでは?」と考えてしまいがちですが、白衣高血圧の患者さんには次のような特徴があります。
- 非高血圧の患者さんに比べて脳卒中や心筋梗塞などの病気にかかりやすい
- 将来的に、常に血圧が高い状態に移行しやすい
そのため、白衣高血圧だからと油断せず、継続的に血圧をみていくことが大切です。
ご家庭で測定する血圧だけが高い場合は「仮面高血圧」

白衣高血圧とは逆に、病院での血圧は低いのに、ご家庭で測定する血圧が高い人もいます。
このような高血圧を「仮面高血圧」といいます。
仮面高血圧は、血圧が高くなるタイミングによって「早朝高血圧」「昼間高血圧」「夜間高血圧」に分けられ、それぞれ血圧が上がる原因がわかりつつあります。”
| 血圧が上がる原因 | |
|---|---|
| 早朝高血圧 | アルコール、喫煙 寒冷 立ち上がり動作 血管の硬さの増加 持続時間が足りない降圧薬の服用 |
| 昼間高血圧 | 職場やご家庭での精神的ストレス 身体的ストレス |
| 夜間高血圧 | 全身を巡る血液量の増加 (心不全や腎不全) 自律神経の障害 (起立時低血圧、糖尿病) 睡眠時無呼吸症候群 抑うつ状態 認知機能低下 脳血管障害 |
仮面高血圧の患者さんと常に高血圧の患者さんでは、脳卒中や心筋梗塞などの病気にかかるリスクが同じくらいといわれています。
そのため、病院で血圧が高くないからといって治療を受けなかったり、自己判断で中止したりするのは大変危険です。
高血圧の診断基準
あなたは本当に高血圧!?
高血圧の診断基準を正しく知りましょう

血圧の診断では、原則として病院で測定した血圧と、ご家庭で測定した血圧の両方の測定結果が必要です。
病院や健康診断の場で、いつもと環境が違ったり、初対面の人が測定したりと、緊張のために血圧が上がった経験はありませんか?
その際の血圧だけで高血圧が判断されてしまうと、普段正常な血圧な方も高血圧と診断されかねません。高血圧の「過剰診断」ともいうべき状態になってしまいます。
高血圧を診断する際に、普段の状態つまりご家庭での血圧測定を判断基準にするのは、その「過剰診断」を少なくして、日頃から血圧が高いのかを判断できるようにするためです。
診察室血圧(病院で測定した血圧)、家庭血圧(ご家庭で測定した血圧)ともに大切ですが、診断でも治療目標の評価(薬や治療で十分血圧が下がっているかの評価)においても家庭血圧をより重要視します。

ちなみに「上の血圧」を収縮期血圧と言います。
心臓の部屋がギュッと縮んで、心臓から血液を強く押し出した際の血圧です。
「下の血圧」を拡張期血圧と言います。
心臓の部屋がひろがり、心臓の中に十分に血液を取り込んだ状態で、血液を押し出していない状態です。
血圧の測定結果を次の表に当てはめて診断します。
ここでいう「140/90mmHg以上」とは、以下の場合です。
- 収縮期血圧が140mmHg以上 かつ 拡張期血圧が90mmHg以上
- 収縮期血圧が140mmHg以上 または 拡張期血圧が90mmHg以上(上か下の血圧どちらかだけが基準越え)
| 診察室血圧 | 140/90mmHg以上 | 140/90mmHg以上 | 140/90mmHg以上 | 140/90mmHg未満 |
| 家庭血圧 | 測定できない | 135/85mmHg以上 | 135/85mmHg未満 | 135/85mmHg以上 |
| 診断 | 高血圧 | 高血圧 | 白衣高血圧 | 仮面高血圧 |
血圧はどのくらいなら安心できる?
高血圧と診断される血圧と、
合併症を起こしやすい血圧?

血圧の診断では、病院での血圧が140/90mmHg未満、ご家庭での135/85mmHg未満が基準となります。
一方で、病気へのかかりやすさという点で血圧を見ていくと、もう少し厳しく血圧を見ていかなくてはなりません。
血圧が120/80mmHgを超えると、脳梗塞や心臓病、慢性腎不全などの病気にかかるリスクや死亡リスクが高くなります。さらに、血圧が120/80mmHgを超えて高くなればなるほど、これらのリスクはより高くなります。
高血圧の原因
肥満や乱れた食生活や生活習慣が原因?
どのような食事や生活習慣が高血圧を招くのか

わかってはいるんだけどついつい、どうしてもやめられない悪い習慣、何か心当たりがありますか?
高血圧を招く生活習慣として、次のものが知られています。
これらのことを改善し、より健康な生活を取り戻しましょう。
| 塩分の とりすぎ |
食事で塩分を多くとりすぎると、血液のなかのナトリウムも増えてしまいます。 すると私たちの体は、ナトリウムの濃度を薄めようと、体のなかや血液中に水分をため込みます。 血液の水分が増えた結果、全身に血液を循環させるのに勢いが必要になり、血圧が高くなります。 |
| 野菜や果物 の不足 |
体内のナトリウムを体の外に排出してくれる栄養素が、カリウムです。 カリウムは、野菜や果物に多く含まれています。 野菜や果物の摂取量が減ると、その分血圧が上がりやすくなります。 |
| 肥満 |
肥満も血圧を上昇させる原因の1つです。 体重が1kg増えるごとに、血圧は約1mmHg上昇すると推定されています。 また、体重が適正であっても、内臓脂肪が多い人は血圧が上昇しやすくなります。 |
| 運動不足 | 運動不足は肥満の原因になり、血圧を上昇させる原因となりえます。 |
| アルコール の飲みすぎ |
アルコールは、時々たしなむ程度であれば、血圧を下げる効果があります。 しかし、長年の飲酒の習慣は、高血圧の原因になります。 また、晩酌は早朝高血圧の原因になります。 |
| 喫煙 |
喫煙は体によくないことはよく知られていますが、血圧にも悪影響を及ぼします。 紙たばこを1本吸うと、血圧が高い状態が15分以上持続することがわかっています。 自分自身が喫煙しなくても、受動喫煙は血圧に影響を与えるので注意が必要です。 喫煙は健康にとって良いことはありません。できればなるべく早めに禁煙をしましょう。 |
| 寒さ |
寒さも血圧をあげる原因です。 特に冬はリビングだけ暖房を使用し、お風呂やトイレは寒いまま過ごしている人もいるでしょう。 しかし、このようなご家庭では寒さにさらされたときに血圧を急上昇させ、脳卒中や心筋梗塞などの病気のリスクを高めてしまいます。 |
| 便秘 | トイレで便をいきんだときにも血圧が上昇します。 |
きちんと調べておきたい、
高血圧の原因となる病気
原因となる病気の治療が、
高血圧治療の近道になることも

ここまで食生活や生活習慣による高血圧の原因を見てきましたが、実は病気によって高血圧が引き起こされるケースもあります。病気によって高血圧になっている場合には、その病気を治療することで、効果的に血圧を下げることが期待できます。
高血圧を引き起こす病気には、次のようなものがあります。
| 腎臓の病気 | 腎臓の動脈の詰まり 糸球体腎炎 多発性嚢胞腎 糖尿病性腎症 など |
| ホルモンの 病気 |
原発性アルドステロン症 クッシング症候群 褐色細胞腫 甲状腺機能亢進症 甲状腺機能低下症 など |
| 睡眠時無呼 吸症候群 |
日中の眠気、いびき、頭痛、 早朝高血圧、肥満 |
高血圧を引き起こす病気について詳しくみていきましょう。
高血圧の原因1
腎臓の病気

腎臓は、血液をろ過して尿を作り、血液をきれいにしてくれる臓器です。
その一方で、全身のミネラルや体液の調節、腎臓から出るホルモンの作用により、全身の血圧の調整もしています。
そのため、腎臓の病気が高血圧を引き起こすこともあります。
代表的な疾患や状態として、腎臓の血管の動脈硬化、糖尿病性腎症、糸球体腎炎、間質性腎炎などがあります。
腎臓が原因で血圧が上がっている場合、腎臓の病気の治療に力を入れなければいけません。
基本的には塩分制限が必要です。
日頃の食事から塩分に気を付けましょう。
体重にも気を付ける必要があります。
糖質をしっかり少なくして、体重を落としていきましょう。
高血圧の原因2
ホルモンの病気

私たちの体のバランスは、さまざまなホルモンの作用によって調整されています。
そのため、ホルモンの分泌が過剰または減少したり、ホルモンの作用の効きが悪くなったりすると、体のバランスが崩れ、その結果高血圧を引き起こすことがあります。
代表的な疾患は、原発性アルドステロン症、クッシング症候群、褐色細胞腫、甲状腺機能亢進症・低下症、副甲状腺機能亢進症などがあります。
特に原発性アルドステロン症は比較的頻度が高いとも言われています。若い頃から血圧が高い、急に血圧が上がってきた、動悸がする、体重変化がある、汗をかくなど、血圧以外の症状がある方は、高血圧の診断をする際に血液検査でくわしく調べることが必要なこともあります。
高血圧の原因3
睡眠時無呼吸症候群

空気の通り道である気道がふさがって起こる閉塞性睡眠時無呼吸症候群も、高血圧の原因の1つです。
睡眠時無呼吸症候群の症状としては、寝ている時に息が止まっている、いびきがうるさい、昼間強い眠気がある、起床時から頭痛がする、夜間何回もトイレに行く、居眠り運転・交通事故などの症状があります。
検査を受けていないだけで、睡眠時無呼吸症候群のために血圧上昇をきたしている患者さんは相当多くいると考えられます。
最近、睡眠時無呼吸症候群は、太っている人だけがなる病気ではないことがわかってきました。普通の体型で日中の眠気がない人にも、睡眠時無呼吸症候群の方がいることがわかってきたのです。
適切な治療が受けられれば、ぐっすり眠れるだけでなく、血圧が下がったり、昼間体が軽くなりお仕事が以前よりはかどるようになる方もいます。
睡眠時無呼吸症候群では、交感神経の活性化、血圧を感知するセンサーの効きの低下、血圧を上げるホルモンの活性化などさまざまなことが体のなかで起こり、血圧を上昇させてしまいます。
あなたのご家族は夜中いびきをかいていないでしょうか、息が止まっていないでしょうか?
ご自宅で検査をして、CPAP治療をはじめることができます。
くわしくはこちらから

高血圧の原因4
薬剤による高血圧
患者さんが高血圧以外の病気で薬を服用している場合、その薬が原因で血圧が上昇してしまうこともあります。
血圧を上昇させる薬剤の代表的なものは、次の通りです。
- 非ステロイド性抗炎症薬(NSAIDs)
- ステロイド(グルココルチコイド)
- 免疫抑制剤(シクロスポリン、タクロリムス)
- ホルモン剤(エリスロポエチン、エストロゲン)
- 交感神経作動薬(フェニルプロパノールアミン、三環系抗うつ薬、四環系抗うつ薬、セロトニン・ノルアドレナリン再取り込み阻害薬、モノアミンオキシダーゼ阻害薬)
- 分子標的薬(抗血管内皮増殖因子抗体、キナーゼ阻害薬)
これらの薬を飲んでいると必ずしも血圧が上昇してしまうとも限りません。
血圧が高いからと言って、これらの薬をすぐにやめる必要はありません。
病気の治療のためにやめることが難しいこともありますので、かかりつけの先生としっかり相談してください。
ストレスが原因で高血圧になってしまう
ことがあるのか?
ストレスによる高血圧は見つかりにくい?

「イライラすると血圧が上がる」と、よく耳にしますが、実際ストレスも血圧を上昇させる原因の1つであることがわかっています。
特に職場やご家庭が大きな精神的ストレスになっている場合には、昼間だけ血圧が上昇する仮面高血圧になっている可能性があります。仮面高血圧は、病院で測定した血圧は低い状態なので発見されにくい一方、脳卒中や心筋梗塞の発症リスクは高いため、注意が必要です。
ストレスが原因で気分が落ち込み、夜眠れなくなって、血圧が上がってしまうことも少なくありません。睡眠の質は血圧に大きく影響します。十分眠れるようになったり、気分の落ち込みが改善すると血圧が元通りになる方もいます。なぜ血圧が高くなってしまっているのか、あなたが信頼できるかかりつけ医に相談してみましょう。
高血圧の検査
高血圧の原因を知るために
どんな検査をしますか?

高血圧の原因を探るためには、まず高血圧の原因となる病気にかかっていないかを調べる必要があります。
また、心臓、動脈硬化の状態を確認しておくことが大切です。 高血圧は心臓の病気や動脈硬化の発症リスクを高めます。
血圧が上がると、心臓や血管に負担がかかります。
その結果、心臓の病気や動脈硬化が起こりやすくなります。
そのため、血圧が高い場合には心臓や動脈硬化の状態を把握することが大切です。
さらに高血圧の治療中、定期的に心臓や動脈硬化の状態を知ることで、高血圧の治療効果を評価することもできます。
どのような検査をするか、みていきましょう。
高血圧・心臓・動脈硬化の検査1
問 診

患者さんからお話しをうかがい、高血圧の原因、高血圧につながる病気の症状がないか、服用している薬があるかなどを確認します。
食事、睡眠、お仕事の状況など日常生活習慣を振り返ってもらい、血圧が上がってしまう原因となるようなことがないか、チェックしていきます。
夜間十分に眠れていないことが原因となり、血圧が上がってしまう方も少なくありません。
仕事のストレスを抱えていて、血圧が上がることもあります。
今までの血圧の状態を振り返ります。
血圧は以前から高かったのか、最近になり高くなり始めたのかなど質問があります。
健康診断の結果をお持ちいただくと良いかもしれません。
すでに血圧計をお持ちで、ご家庭で血圧を測定しているようならば、血圧を記載した血圧手帳やスマホのアプリなどがあれば、医師やスタッフに見せてください。
高血圧の原因となるような病気が隠れていないか問診します。
例えば腎臓、膀胱、前立腺の病気であれば夜のトイレの回数が増えたり、ホルモンの病気であれば動悸や汗が止まらなかったりという症状がみられることがあります。
高血圧の原因として比較的頻度が高いとも言われている睡眠時無呼吸症候群では、日中の眠気や夜間のいびきが特徴です。
最近は太っていないやせている方にも多いとも報告されています。
睡眠時無呼吸症候群についてくわしくはこちらからご覧ください。

高血圧・心臓・動脈硬化の検査2
診 察

聴診器を使って心臓の音を聞きます。
心臓の弁が開いたり閉じたりする時の音、心臓の中を流れる血液の音、心臓の動きのリズムなどをチェックします。
心臓は4つの部屋(心房や心室と言われます)と4つのドア(弁と言われます)があり、聴診で弁の状態を確認することができます。
異常が見つかれば、心臓の超音波検査や心電図など他の検査で確認をしていくことになります。
診察では他にも、足のむくみ、肺の呼吸音、甲状腺の腫れ、首の静脈の腫れ、爪の変形、瞼の裏の色などを確認していきます。
患者さんの状態を確認し、高血圧をしっかりと診断していきます。
心不全状態にないか、高血圧以外の病気を併発していないか、高血圧の原因となるような病気がないかなどをチェックするためです。
高血圧・心臓・動脈硬化の検査3
心電図

心臓に限らず人体は電気で動いています。
胸と両手両足に電極をつなぎ、心臓の電気信号を調べます。
たくさんのコードを体につなぐので体への影響が心配になりますが、人体に害のない検査です。
心臓の動き、心臓の構造について、簡単なプロフィールを知ることができます。
不整脈はもちろん、心筋梗塞や狭心症の疑いがある場合は、まず心電図をとります。
心電図をくわしく見ていくことで、降圧薬の種類が変わったり、次に行うべき検査が決定されます。
不整脈はもちろんのこと、心室の壁が厚くなっていないか、心室や心房が拡大していないかなどきちんと確認することが大切です。
定期的に心電図をとることが大切です。
血圧の経過が良いとつい忘れてしまいがちですが、定期的に心電図をとって、変化がないか確認しておくことが大切です。
特に症状がなく問題ないと思っていても、少しの心電図変化から隠れた病気が見つかることがあります。
経過が良い方もで年に1回はかかりつけの医師に確認してもらいましょう。
高血圧・心臓・動脈硬化の検査4
胸部エックス線写真
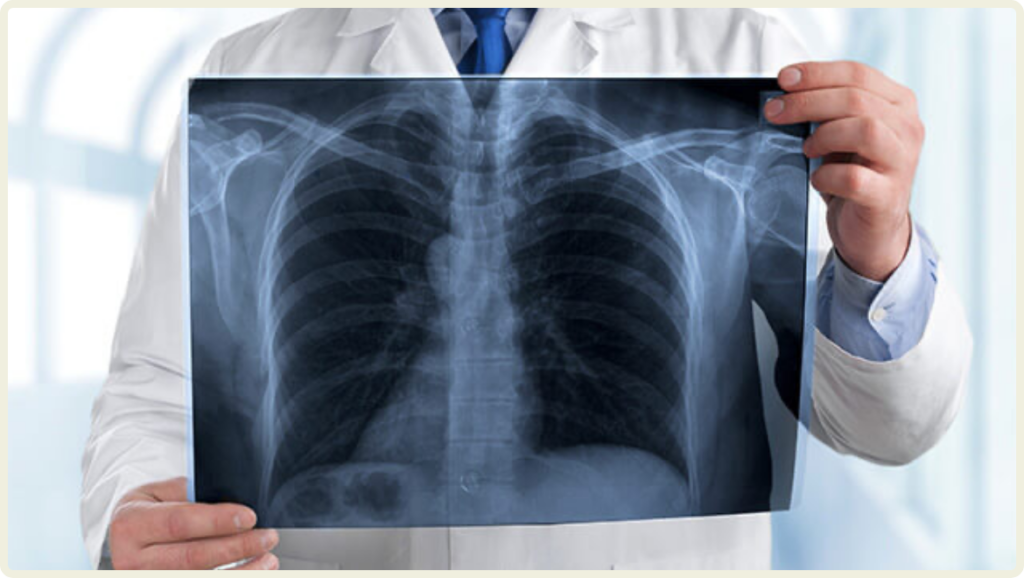
心電図とあわせて行うことが多いですが、心電図と胸部エックス線写真をとるだけで、かなり多くの情報がわかります。
心不全(心臓に負担がかかり、血液を体に送り出すポンプ機能が疲れてきている状態)や肺水腫(心臓や肺の炎症が原因で肺に水がたまってしまっている状態)はもちろんのこと、心拡大や血管の蛇行など様々なことがわかります。
心電図も胸部エックス線写真も会社の健康診断で問題ないと言われているから大丈夫と安心せず、かかりつけの医師に年1回は確認してもらうことが大切です。
日頃から何でも相談できる話し合えるかかりつけ医を探しておきましょう。
高血圧・心臓・動脈硬化の検査5
血液検査

血圧が高い方は、糖尿病、高脂血症、高コレステロール血症、高尿酸血症、肥満、慢性腎臓病などの病気もある方が少なくありません。
降圧薬のみを内服するだけでは不十分な方もいます。
血液検査でそういった病気がないか調べることができます。
さらには、腎臓の血流など腎臓の機能をくわしく調べたり、血液中のホルモンや代謝のバランスを調べたりするために、血液の検査をします。
高血圧の原因となる病気については、こちらもご覧ください。

また、高血圧になると心不全の発症リスクが上昇します。
心不全の患者さんでは、血液中のBNPやNT-proBNPという物質が増えることがわかっているため、採血でBNPが増えていないかを調べることがあります。
高血圧・心臓・動脈硬化の検査
尿検査
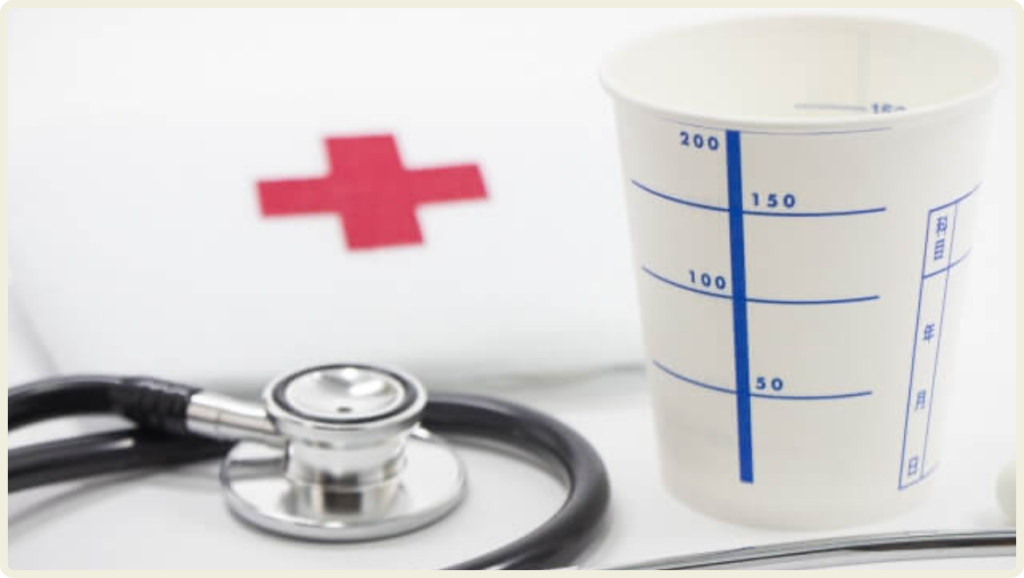
腎臓の機能を調べるために、尿の検査をします。
尿蛋白、尿潜血、尿沈渣などを調べます。
腎臓に病気がないかを調べるために検査をしますが、なぜ腎臓を調べる必要があるのでしょうか?
腎臓の機能が悪いと、具体的には腎臓を流れる血液の量が少ないとそれだけ尿の量が減ってしまいます。
最終的には尿として体の外に出ていくことになっている薬は、尿量が減ってしまうと体の外に出ていくことができなくなり、体の中にたまっていってしまいます。
そうすると、薬の作用が強く出たり、副作用が出たりと、何かしら症状や病気が出ることがあります。
腎臓の機能が悪いと、降圧薬だけではなく他の薬も量や種類を調整することが必要となってくるのです。
高血圧によって腎臓は傷み、機能が低下していくことがわかっています。
腎臓の機能がある程度低下してしまうと、尿を作ることができなくなり、人工透析となってしまいます。
高血圧・心臓・動脈硬化の検査7
超音波検査(エコー検査)
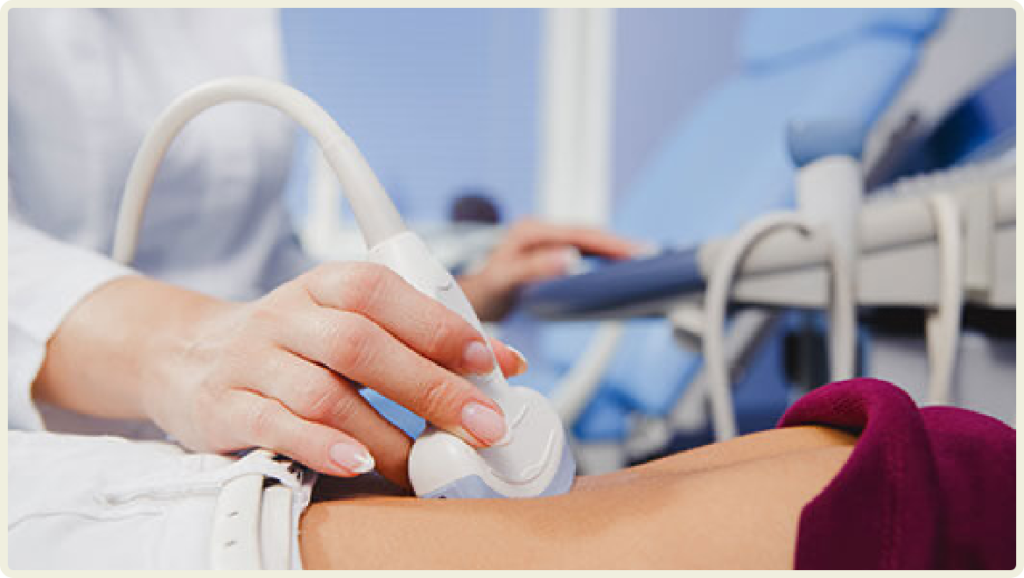
体の表面にゼリーを塗り、プローブと呼ばれる機械をあてて、腎臓や心臓の様子を観察します。
放射線の被曝の心配や痛みのない検査で、繰り返し行っても体に害がありません。
超音波検査についてはくわしくはこちらからご覧頂けます。
高血圧・心臓・動脈硬化の検査7
体の表面にゼリーを塗り、プローブと呼ばれる機械をあてて、腎臓や心臓の様子を観察します。放射線の被曝の心配や痛みのない検査で、繰り返し行っても体に害がありません。超音波検査についてはくわしくはこちらからご覧頂けます。

高血圧・心臓・動脈硬化の検査8
ABI・PWV・CAVI
動脈硬化の程度を調べる検査です。
ABI(足関節上腕血圧比)・PWV(脈波伝播速度)・CAVI(心臓足首血管指数)などがあり、手足に電極や血圧測定のカフをつけて測定します。
動脈硬化の程度を調べる、つまり血管の詰まり具合をみることができます。
例えば、閉塞性動脈硬化症を調べることができます。
閉塞性動脈硬化症は、足の先端が冷たくなったり潰瘍ができたり、立ち止まって休まないと歩けなくなる病気です。
腰から足の血管が動脈硬化で細くなったり詰まったりします。
糖尿病・高血圧や喫煙など動脈硬化の原因となる疾患や生活習慣がある方が発症します。
閉塞性動脈硬化症がある方は、冠動脈(心臓の血管)にも動脈硬化があることが多く、放っておいてはいけない病気です。

ABI(足関節上腕血圧比)とは?
両腕、両足の血圧を同時に測定し、腕と足の血圧の比を調べる検査です。
動脈硬化によって血管が狭くなったり詰まったりすると、手と足の血圧に差が現れるようになります。
PWV(脈波伝播速度)・
CAVI(心臓足首血管指数)とは?
心臓がドクドクと拍動すると、その拍動は腕や首、足など全身に伝わります。
この全身に伝わった拍動を測定したものを脈波といいます。
心臓が収縮してから、腕や足に脈波が現れるまでの時間を測定するのがPWVです。
動脈硬化が進むほど脈波は速く伝わるため、PWVは動脈の硬さの指標として活用されます。
同じ脈波の検査でも、血圧でPWVを補正するCAVIという検査を実施している病院もあります。
高血圧・心臓・動脈硬化の検査9
CT、MRI検査

全身を輪切りにした写真を撮影し、腎臓や心臓、脳神経に病気がないかを調べます。
CTは放射線を使用するため多少の被曝がありますが、ただちに健康被害が現れるような放射線量ではありません。
MRIは被曝の心配はありません。
高血圧の診断、治療においてCTやMRI検査が必要となることは多くはありません。
高血圧の原因となる病気、高血圧が原因となって生じた大動脈瘤、大動脈解離、閉塞性動脈硬化症などを調べることができます。
造影剤を使用して撮影する冠動脈CTでは、心臓カテーテル検査のように冠動脈(心臓の血管)の動脈硬化の程度を調べることができます。
冠動脈CTで冠動脈に狭いところや詰まっているところがあれば、心臓カテーテル検査をして治療をすることになります。
高血圧・心臓・動脈硬化の検査10
睡眠時無呼吸症候群の検査

睡眠中に息が止まっていないかを調べます。
呼吸が止まったり、呼吸が浅くなると、体の酸素濃度が下がっていきます。
酸素濃度が下がり苦しくなると、大きく呼吸をしようと体が反応します。
この酸素濃度の上下変化やそれに伴う交感神経の興奮などが、動脈硬化を進行させるとも言われています。
睡眠時無呼吸症候群は高血圧などの生活習慣病の原因となります。
狭心症や心筋梗塞、夜間突然死、交通事故などの原因とも言われていますので、気になる方はぜひ検査を受けるようにしてください。
睡眠時無呼吸症候群やいびきの検査には、自宅でできる簡易検査と、病院に何日間か入院して行う精密検査があります。
睡眠時無呼吸症候群についてくわしくはこちらからご覧ください。

高血圧の治療
薬を飲むだけで良いのでしょうか?
薬による治療と一緒に生活習慣の改善を

高血圧の治療では薬を使って血圧を下げていきますが、生活習慣の改善も大きな治療効果が期待できます。
生活習慣改善の方法はいくつかありますが、どれか1つに取り組むだけでは、十分な血圧低下の効果を期待できません。
さまざまな生活習慣の改善に複合的に取り組むことが大切です。
高血圧の薬をやめるためには
何をすればいいの?
塩分制限

濃い味、塩辛いが大好きなあなた
タレやソース、塩などの調味料はいつもたくさんかけてしまうあなた、
濃い味、塩辛い味に慣れてしまっています。
塩分のことを考えると、薄味、シンプルな味付けに慣れていったほうがいいかもしれません。
1日の塩分摂取量が6g未満になるように制限します。
調理の際にうす味を心がけるほか、市販されている減塩食品や減塩調味料を使用するのも効果的です。
カリウムの摂取

野菜や果物を食べましょう
野菜や果物はカリウムを多く含み、血圧を下げる効果が期待できます。
食事の際には、これらの食材を意識して取り入れるようにしましょう。
ただし、慢性腎不全、糖尿病、肥満の患者さんでは、野菜や果物を多く摂取することでこれらの病気や体質が悪くなる可能性もあります。
自己判断で食材を取り入れず、医師と相談しながら二人三脚で治療に取り組みましょう。
適正体重の維持

あなたの体重は大丈夫?
適性体重の指標として、体格指数(BMI)があり、次の計算式に当てはめて計算します。
適性体重の指標として、体格指数(BMI)があり、次の計算式に当てはめて計算します。
体格指数(BMI)=体重(kg)÷身長(m)÷身長(m)
| BMI値 | 判定 |
|---|---|
| ~18.5 | やせ型 |
| 18.5~25 | 普通 |
| 25~ | 肥満 |
BMIが20未満の人を基準にすると、BMI25~29.9の人は高血圧の発症リスクは1.5~2.5倍になることがわかっています。
肥満の人は、BMI 25未満になるように減量を心がけることが大切です。
なお、BMIが普通であっても、内臓脂肪が多ければ、血圧が高くなります。
BMI値がやせ型や普通であっても安心せず、内臓脂肪を減らす生活習慣を心がけることも必要です。

体重を落とすために、最も大切なことは糖質を制限することです。
甘い物をなるべく食べず、炭水化物(白米、パン、麺類)をできるだけ食べないことが大切です。
体重を落とすことと糖尿病を良くするための食事管理は、基本的に一緒です。
こちらからくわしくご覧ください。

運動

ある程度の運動はやはり必要!
速歩やスロージョギングなど、ややきついと感じる程度の有酸素運動を、毎日30分以上行うように心がけましょう。
有酸素運動に筋力トレーニングやストレッチも組み合わせると、さらに効果的です。
ただし、運動をしている最中は、全身が多くのエネルギーを必要とするため血圧が上昇します。
元々の血圧が高い患者さんや、脳卒中・心臓病の発症リスクの高い人が急に運動すると、運動することで脳卒中や心臓病を引き起こす可能性もあります。
そのため、これらの患者さんは適切な運動量を医師と相談して取り組んでいくことが大切です。
アルコールの制限

飲み過ぎない!休肝日を作る!
毎日、大量にアルコールを飲む習慣は、高血圧の原因の1つです。
アルコールを制限することで、収縮期血圧(上の血圧)で3mmHg、拡張期血圧(下の血圧)で2mmHgの減圧効果が期待できます。
1日あたりのアルコール量は、次の程度にしましょう。
- 男性
…エタノールとして20~30mL(ビール中瓶1本、日本酒1合、焼酎0.5合)以下 - 女性
…エタノールとして10~20ml(ビール中瓶0.5本、日本酒0.5合、焼酎0.25合)以下
また、晩酌は早朝高血圧の原因となるため、注意が必要です。
ほぼ毎日飲んでいませんか?
お酒が好きで、飲まないと気が済まない、アルコールがないと眠れない?
あなたはアルコールに支配されていませんか?
美味しいお酒を飲むために頑張る、でも構いません。
決して飲み過ぎず、健康を考えた飲み方をしたいものです。
休肝日は多ければ多いほどいいですが、毎日アルコールを飲まずにいられないあなた、まずは週1-2日の休肝日を作ってみましょう。
だんだん、飲まなくても平気になってきます。
いずれは、週3日程度の休肝日を作れるようになりたいですね。
禁煙
紙巻きたばこを1本吸うと、血圧が15分以上上昇します。
さらに喫煙は、心臓や血管の病気を招きやすくするため、これらの病気を防ぐためにも禁煙が必要です。
喫煙は肺がんや慢性閉塞性肺疾患(COPD)をはじめ、様々な病気の原因となり、私たちの健康寿命を短くしてしまいます。
「早くタバコをやめておけばよかった」
早く禁煙をすればするほど、効果が高いことがわかっています。
禁煙治療をお考えの方は、こちらもご覧ください。

その他の生活習慣の改善

寒さ、ストレス、便秘によるいきみも血圧を上昇させる原因です。
住宅の環境や生活リズムを整えて、これらの原因を避けるようにしましょう。
血圧が上がってしまっているのならば、それらの原因を放っておいてはいけません。
高血圧の原因で多いように感じるのは、ストレスとストレスからくる不眠症ではないでしょうか?
どなたにとってもストレスはある程度あります。
ストレスをどう受け流すか、ストレスをどう捉えるかが大切かもしれません。
血圧が高い状態が続くと、脳梗塞、脳出血、狭心症、心筋梗塞などの動脈硬化性疾患になってしまいます。
どうしようもなかった、しょうがなかったと悔やむことがないように、信頼できるかかりつけ医と話し合ってください。
高血圧の治療で
あなたが今日からできること
ダイエットしてみましょう

あなたは太っていませんか?
若い頃と比べて体重が増えていませんか?
学生の頃から体重が増えてしまっているあなた、これを機会に体重を減らしましょう。
何度もダイエットに挑戦しているけど、全然体重が減らないというあなた、
おそらくダイエットの方法が間違っています。
体重を落とすことと糖尿病を良くするための食事管理は、基本的に一緒です。
こちらからくわしくご覧ください。

アルコールを減らしてみましょう

あなたはなぜアルコールを飲んでいますか?
アルコールが好きだからでしょうか?
アルコールが好きというよりビールが好き、焼酎が好きなどアルコールの種類の好みで飲んでいる方も多いかもしれません。
毎日飲まないと気が済まないという方もいると思います。
ただし、飲み過ぎてはいないでしょうか?
週に2日ぐらいはアルコールを飲まない日を作ってみましょう。
週2日がつらいようならば、まずは週1日からはじめてみましょう。
飲まない生活習慣に慣れていきましょう。
高血圧の薬(降圧薬)について
一人ひとりに合った降圧薬の選択が大切
自己判断による薬の変更や中止は絶対ダメ

血圧を下げる薬を降圧薬といい、体への作用機序により、いくつかの種類に分けられています。
患者さんが元々持っている病気や体質によって、薬との相性があるため、処方される薬は患者さんごとに異なります。
つまり、同じくらいの血圧の2人の患者さんがいても、全く異なる種類の薬を処方されることもあるのです。
また、薬の飲み合わせや服用するタイミングで降圧効果を高めることができる一方、正しく薬を服用しないと、副作用を強めてしまうこともあります。
そのため、自己判断で薬の減量や中止、ほかの高血圧の患者さんとの薬の交換などは決してしてはいけません。
必ず血圧や体の状態を医師と共有し、医師の指示に従って薬を服用しましょう。
降圧薬って調節して飲んでいいの?
基本的に降圧薬は自己判断で調整しない

降圧薬は基本的に毎日処方されていると思います。
現時点では、毎日飲まない降圧薬はありません。
ご自宅で血圧を測定していると、低かったり高かったりと変動が大きい方がいます。
最近血圧が低くなってきた、逆に高くなってきた、心配になることがあるかもしれません。
※ご家庭での血圧測定の方法については、こちらからご覧ください。

血圧が低いのに処方された通り降圧薬を飲んでいいのだろうか?
血圧が高いから処方されている量の2倍飲んだほうがいいのではないか?
毎日血圧を測定していると、つい不安に思うことはありませんか?
不安にかられて処方された薬を調整して飲んでいないでしょうか?
実は、自分の判断で薬を調整して飲むことは必ずしもよくありません。
毎日の血圧は、その日飲んだ薬だけで調節されているのではありません。
昨日や一昨日、もう少し以前に飲んだ薬も、その日の血圧に影響します。
その時だけの血圧で薬を飲んだり飲まなかったりしていると、体の中の薬の濃度が上下したり、ホルモンバランスなどが崩れてきてしまうかもしれません。
血圧を測定していて不安になったら、信頼できるかかりつけ医に相談しましょう。
降圧薬を減らしたり増やしたり、暑い夏の時期だけ降圧薬を減らしたり中止したり、寒い秋冬だけ降圧薬を増やしたり再開したりと、何でも相談できるかかりつけ医を普段から探しておきましょう。
降圧薬にはどんな種類があるのか?
血圧を下げるだけじゃないの⁉

降圧薬には様々な種類があり、人によって飲んでいる薬は全然違います。
自分の薬が足りなくなったから、誰かの薬を代わりに飲んでしのぐ、という訳にはいかないのです。
ではなぜ降圧薬には様々な種類があるのでしょう?
血圧が上がってしまう理由は様々です。
そして、高血圧により合併症である動脈硬化の程度、高血圧による心臓や腎臓への影響も人それぞれです。
すでに脳梗塞や脳出血、狭心症や心筋梗塞になってしまった方もいるでしょう。
こういった細かな病態・状態に対して、どういった治療方法や薬の選択をすべきなのかということが、だいたいはわかっているのです。
医師はそういった科学的なデータをもとに、患者さんに飲んでもらう降圧薬を選んでいるのです。
ただし、そういった科学的データはあくまでも大勢の患者さんの平均的なもので、個々の人にあった治療方法・降圧薬の選択がされなくてはいけません。
患者さんの生活習慣やご希望・好みも尊重すべきだと思います。
科学的なデータも大切ではありますが、最後は医師と患者さんで相談して薬を決めていくことが大切です。
何でも相談できるかかりつけ医を普段から探しておきましょう。
高血圧の治療目標
血圧はどこまで下げればいいのか?
血圧治療の目標を知りましょう

血圧治療の目標を知りましょう
血圧は、やみくもに下げればよいものではありません。
血圧が下がりすぎでしまうと、脳をはじめとした全身に血液が十分に共有されず、栄養不足や酸素不足に陥ってしまいます。
そのため、高血圧の治療では、以下の血圧を目標に治療をしていきます。
| 病院での血圧 | ご家庭での血圧 | |
|---|---|---|
| 75歳未満 | 130/80mmHg未満 | 125/75mmHg未満 |
| 75歳以上 | 140/90mmHg未満 | 135/85mmHg未満 |
これらはあくまでも治療目標です。
絶対的なものではなく目標です。
あなたの血圧はどれぐらいなら心配ないのか、かかりつけの先生に確認しておきましょう。
ご家庭での血圧測定の方法については、こちらからご覧ください。

人によって違う降圧目標
自分に合った血圧目標を目指しましょう

原則として、上記の血圧を目標に治療を進めますが、患者さんの持病や体質などによって、一人ひとりに合わせた降圧目標を立てます。
例えば、年齢や体の状態によっては次の数値を降圧目標にします。
| 病院での血圧 | ご家庭での血圧 | |
|---|---|---|
|
75歳未満で、次の病気がある人 ・脳の血管や頸動脈の動脈硬化が進行している患者さん ・尿検査でタンパクが出ている慢性腎不全の患者さん |
140/90mmHg未満 (130/80mmHg未満への降圧は個別に相談) |
135/85mmHg未満 (125/75mmHg未満への降圧は個別に相談) |
|
75歳以上で、次の病気がある人
・脳の血管や頸動脈の動脈硬化が進行している患者さん ・狭心症や心筋梗塞の既往がある患者さん ・尿検査でタンパクが出ている慢性腎不全の患者さん ・糖尿病の患者さん ・抗血栓薬(血液を固まりにくくする薬)を服用している患者さん |
忍容性(治療効果が副作用を上回る)があれば130/80mmHg未満 | 忍容性があれば125/75mmHg未満 |
| 妊娠中の女性 | 149~159/90~109mmHg未満 | |
そのほか、薬の副作用が重い場合などは、個人に合わせた目標をたてることが大切です。
ご家庭での血圧測定の方法については、こちらからご覧ください。

高血圧治療の目指すところは?
あなたは高血圧治療に何を期待しますか?

あなたは高血圧治療に何を期待しますか?
飲みたくなかった薬を飲み、定期的な通院を開始したあなた、信頼できるかかりつけ医が見つかり少し安心できたでしょうか?
あなたの生活習慣、お仕事の環境、お住まいとの兼ね合いで通院しやすいクリニックを見つけることができたでしょうか?
しばらくは薬を飲んで通院しなければならない、この先果たして血圧の薬を止めることができるのだろうか、不安な方もいるかもしれません。
医師とよく相談し必要な薬をきちんと飲み、生活習慣を改め体重を減らし、食生活も見直すと、目標血圧を達成できるようになります。
目標血圧を達成できるようになって、この先何が待っているのか、このままで大丈夫なのか考えることがあるかもしれません。
いつまでも健康でいたい

目標血圧を達成することで、あなたの健康寿命は血圧が正常な人と同じ程度になります。
血圧が高いままだと動脈硬化が進み、動脈硬化性疾患である脳出血、脳梗塞、狭心症、心筋梗塞などにかかってしまいます。
それらの病気になってしまうと、ベッド上で寝たきりになったり、誰かの助けがないと歩けなくなったり、病院などの施設で暮らしていかなければならなくなるかもしれません。
血圧を正常にコントロールできれば、そういったリスクは回避できます。
高齢になっても、いつまでも自分の好きなことを自由にやって自分らしく生きていくためにも、健康は大切です。
家族や大切な人の為にも、健康である事は大切です。
薬を飲みたくない、通院するなんて考えられない、高血圧の治療をためらっている方は是非一度深く考えてください。
高血圧治療の費用(料金)が知りたい!
初診時にかかる費用(料金)は?
いくらぐらい用意しておけばいい?

クリニックや病院に血圧の相談や治療で受診する場合、どのぐらい費用がかかるのでしょうか?
いくらぐらいお財布に用意しておけばいいのでしょうか?
まずはご自宅近くのクリニックを受診する想定で考えてみましょう。
はじめて受診する場合を初診と言います。
高血圧の初診時には、どんな診療を受けるのでしょうか?
まずは、看護師さんや医師から普段の血圧の状況、健康診断の結果、今までかかった病気(既往歴)、内服中の薬、アレルギー、喫煙や飲酒、生活習慣などについて問診があります。
続いて医師による診察、心電図、胸部エックス線写真、血液・尿検査などがあるかもしれません。
くわしくは、こちらもご覧ください。

診察や検査の結果、薬を飲むことになった場合、処方箋が出されます。
おそらく初診時は、920円~6,500円ぐらいかかります。
初診時に検査をどのぐらいするかによるかと思いますが、血圧に限らず病気の治療はきちんとした診断が大切です。
後になって後悔しないために、必要な検査は渋らずにやっておいたほうがいいと思います。
この費用に薬代は含まれていませんので、あと数千円は多めにお財布に用意しておいてください。
再診時にかかる費用(料金)は?
いくらぐらい?初診時より安い?

それでは、2回目にクリニックを受診した際(再診)にはどのぐらい費用がかかるのでしょうか?
ご家庭で測ってきた血圧の状態を診てもらい、診察室でも血圧を測定することがあるかもしれません。
簡単な診察や問診があり、降圧薬を飲んでいる際の副作用などの確認があります。
定期的に、心電図や胸部エックス線写真、動脈硬化の検査などがあればその分医療費は高くなります。
これらの検査をしっかりすると、追加で数千円程度かかります。
定期的にどのぐらい検査をすべきなのかは、あなたの血圧の状況、日頃の健康診断の結果、医師による診察の結果などで決まります。
特に検査をせずに以前と同じ薬を1ヶ月以上処方してもらうとしたら、だいたい再診時は、450円~1,500円ぐらいかかります。
繰り返しになりますが、この費用に薬代は含まれていませんので、あと数千円は多めにお財布に用意しておいてください。
高血圧治療のコツとは?
何科にかかればいいの?
内科か循環器科どちらにかかればいい?

健康診断で血圧が高いと言われてしまった、自宅の血圧でたまたま血圧を測ったら高かった、など高血圧に気づくきっかけは様々です。
では、高血圧に気づいた場合、何科の医師にかかれば良いのでしょうか?
家の近くにあるクリニックでいいのか、もう少し大きな病院に行った方が良いのでしょうか?
もし、あなたのかかりつけの医師が内科を標榜していた場合、おそらく高血圧を診療してくれます。
信頼できるかかりつけ医師の診察を受けて、適切な医療を受けることができれば、たいていの高血圧は良くなります。
特殊な高血圧や、生活習慣の改善や内服薬の変更にもかかわらず血圧が下がらない場合は、少し大きな病院へ紹介となることもあります。
では、内科と循環器科ではどちらの医師にかかるほうがいいのでしょうか?
特殊な高血圧、重症な高血圧ではない限り、内科の医師に血圧管理をしてもらって構わないと思います。
ただし、診察技術、降圧薬の内容など、循環器内科医の方がより深くあなたに関わってくれるかもしれません。
動脈硬化をより深くトータルに診てくれるのは、循環器内科医かもしれません。
話し合える相談できるかかりつけ医を
見つけましょう
あなたが信頼できる医師を探す
高血圧といっても、治療方法や内服薬は人によってそれぞれ違います。
高血圧の原因もそれぞれです。
食生活や生活環境に関して気をつけることなど、患者さんによって全然異なります。
あなたの生活環境やお仕事の事情などを理解し、処方内容や通院間隔を含めトータルに相談できる話し合いあるかかりつけ医院を見つけてください。
高血圧の治療は時に長く、一生続けなければならない人もいます。
毎日飲む薬は、その人の健康寿命に必ず影響及ぼします。
かかりつけ医の選び方は重要なのです。
無理なく通院できることが大切
通院しやすさは、あなたの価値観次第

「通院しやすいクリニック」は人によってそれぞれです。
自宅から近い、職場から近い、通勤の途中など場所で選ぶことも大切です。
待ち時間が短い(いつも空いているクリニックは不安?)、待ち時間の間外出できる、待合室が広い、無料Wi-Fiがあったり雑誌揃えが良く長い待ち時間も気にならずに過ごせる、待ち時間を重要視する方も少なくありません。
内服薬の処方期間を長くしてくれる、短い診察時間で終わるので早く帰れる、など通院に関わる時間を極力短くしたい方もいるでしょう。
それでもやはり重要視すべかなのは、医師との相性ではないでしょうか?
あなたが困ったときに、何でも相談できる、話せる医師でないと意味がありません。
受信して診察を受けてみないと、わからないかもしれませんが、自分に合ったかかりつけを探したいものです。
オンライン診療を導入していますか?
かかりつけ医の選び方で気をつけたいこと

あなたの普段通勤している
かかりつけのクリニックや病院は
オンライン診療を導入していますか?
新型コロナウィルスやインフルエンザの流行が心配で、どうしても病院受診を見送りたい時、オンライン診療等に対応している医療機関であれば毎日飲む薬を病院に行かずに受け取ることができます。
生活習慣を改善し、降圧薬をしっかり飲むことで目標血圧を達成しているのならば、オンライン診療による継続治療をかかりつけの医師に相談してみてもいいかもしれません。
オンライン診療は、病院やクリニックことに導入しているシステムが全く違います。
使い勝手や好みもあるかもしれませんが、オンライン診療で継続した診療を受けることができれば、通院時間や待ち時間や薬局での待ち時間も大幅に短くすることができます。 ぜひご検討ください。
オンライン診療全般について、当院のオンライン診療について詳しくはこちらもご覧ください。












