
糖尿病の血糖測定は
いつすればいいの?
いくつならOK?
血糖測定いつするべきなのか?
なぜなのかがわかる
糖尿病を治療中で血糖測定をしている方、インスリン治療中の方、自己血糖測定器をお持ちで血糖測定をしている方、糖尿病が心配で血糖測定をしている方、健康診断で血糖が高かった方などに向けての記事です。
著作・監修
医学博士
大場啓一郎

目次

血糖測定いつする?
空腹時、食後1時間?食後2時間?
いったい、いつ血糖測定すればいいの?
いつ血糖測定したかで、血糖の評価が全然違います

血糖値は食事とのタイミングで呼び名が違います。
食事を食べないで測定した場合は「空腹時血糖値」、食後いつに測定したかにより「食後1時間値」や「食後2時間値」といった表現になります。
「食後1時間値」や「食後2時間値」をまとめて「食後血糖値」と呼ぶこともあります。
食事を食べる前に測定したら「食前血糖値」です。
食事とのタイミングを決めないで測定した血糖値を「随時血糖値」と呼ぶこともあります。
健康診断では朝食を食べずに来るように言われますよね。
なので、健康診断で測定される血糖値は「空腹時血糖値」です。
空腹時血糖値と食後血糖値を測定する意味や目標値についてこれから解説していきます。
【糖尿病-初心者でもわかる】
はじめての糖尿病【記事まとめ】
- 糖尿病とはどんな病気?治療や検査を簡単にわかりやすく【まとめ】
- 糖尿病食事療法「あなたの食事はここが間違っている」今日からできる食生活の改善
- 糖尿病の運動療法「いつどのぐらい運動すればいい?」
- HbA1cとはどんな検査?基準値や正常値-糖尿病の診断・治療目標
- 糖尿病のインスリン注射いつから誰がうつ必要があるのか?やめられる?
- 糖尿病の血糖測定はいつ・なぜするの?いくつならOK?
- 糖尿病の症状チェックリスト-初期症状~末期症状-目の症状や足の痛みなど
- 糖尿病の検査や治療にかかる費用は?初診と再診の違い
- 糖尿病を予防したい!食べ物と運動どうすればいい?
- 糖尿病の原因とは?甘いもの、食べ物、ストレス、運動不足?生活習慣を振り返る
「血糖測定いつするか?」
患者さんの治療状況で異なります
あなたはかかりつけ医に
いつ測定するように言われましたか?
空腹時血糖か食後血糖か?

そもそも血糖測定をする目的ってなんでしょうか?
あなたが現在血糖測定をしている目的はなんでしょうか?
なぜ血糖測定をはじめることになったか、覚えていますか?
インスリン注射を開始した時に医師から血糖測定をするように言われた、糖尿病の経過が知りたくてご自分で血糖測定をするようになった、糖尿病の治療の経過を知るために医師から血糖測定をするように言われた、糖尿病が心配で血糖測定をするようにしている、いろんな方がいらっしゃいます。
糖尿病治療や予防において、血糖値は高くない方がいいに決まっています。
血糖値が高くなければ、糖尿病もおそらく良い状態であると考えられます。
ただし、血糖値が低すぎると低血糖といって、危険な状態になります。
低血糖になってしまった時は、ブドウ糖やあめ玉を食べて血糖値をすみやかに上げなければいけません。
血糖値は高くなく、低すぎないことが大切なのです。
血糖測定をする目的は、血糖値が高くなく、低すぎないことを確認することなのです。
患者さんによって違う血糖測定のタイミング
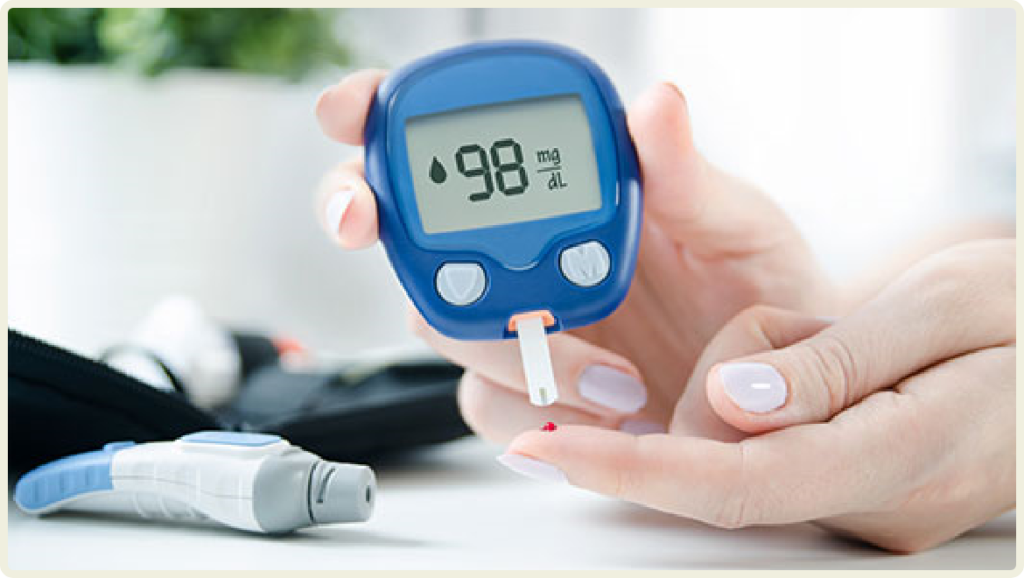
1日に何回も血糖測定をすれば、血糖値の状態をくわしく知ることができます。
FreeStyleリブレ(アボット社)をつけて、常に血糖値を測定できればいいのですがそうもいきません。
血糖を測定するのはストレスになります。
針で指先を刺して血液を絞り出さなくてはいけませんし、多少ですが痛みもあります。
ただでさえ忙しいのに、ご家庭で血糖測定を1日に何回も行うのは現実的ではありません。
以上の理由から、空腹時、食前血糖値、食後血糖値全部測定する方はいません。
1日のうち数回だけ毎日測定するようにしている方が多いと思います。
この記事を読んでいる方はインスリン注射をしている方が多いと思いますが、使用しているインスリンの種類により、血糖測定の回数が違います。
空腹時のみ1日1回の方、空腹時と朝昼晩食前血糖値を測定する方、空腹時と食後血糖値を測定する方など、患者さんによって血糖測定のタイミングに違いがあるのです。
空腹時、食前血糖値、食後血糖値、それぞれ測定する目的はなんでしょうか?
医師それぞれの考え方があると思いますが、こちらでは私なりの考えを述べていきたいと思います。
そして、血液検査で調べることが多いHbA1cと血糖値の考え方についてもこれから解説していきます。
空腹時や食前に
血糖測定したほうがよさそうな場合
低血糖になっていないか、
もしくは一番低い血糖の状態をみたい
血糖は低いより高い方がいい!?
低血糖のリスクがある患者さんは
空腹時や食前血糖値をチェック
インスリン注射を行っていたり、スルホニル尿素(SU)薬や速効型インスリン分泌促進薬(グルニド薬)を使用している方、複数の治療薬を使用している方は低血糖になるリスクがあります。
低血糖が進むとけいれんを起こしたり昏睡状態となってしまいます。
しかも低血糖が長時間続くと重い意識障害が残ってしまいます。
低血糖を決して甘くみてはいけません。
空腹時や食前血糖値は食後血糖値や随時血糖と比べ、最後に食べた食事から時間が経っていますので、通常ならば1日の中でも最も低い血糖値のはずです。
空腹時や食前血糖値を測定し低血糖となっていなければ、他の時間帯はおそらく大丈夫であろうと考えることもできます。
治療が行き過ぎてないか、低血糖になっていないかチェックするために、空腹時や食前血糖値を測定しているのです。
一番低い血糖の状態を確認することができます

空腹時や食前血糖値を測定して低血糖ではなかったとしたら、他に確認するべきことはなんでしょうか?
次に確認するべきは血糖値が高くなり過ぎていないかをチェックします。
先ほども書きましたが、空腹時や食前血糖値は通常ならば1日の中でも最も低い血糖値のはずです。
その最も低い血糖値が高い状態ならば、食後血糖値や随時血糖はさらに高い状態のはずです。
食事療法、運動療法、インスリン注射含めた内服治療がうまくいっていない可能性があります。
または糖毒性があるために、血糖値が下がりにくい状態となっているのかもしれません。
治療をはじめたばかりの方は高血糖(たとえば血糖300mg/dl以上)でもあせらずにかかりつけの医師と相談するようにしてください。
血糖値を急激に下げ過ぎて、糖尿病の合併症が悪化することがあります。
低血糖の時はもちろんですが、高血糖の時にどう考えたらいいか、かかりつけの医師から説明を聞いておいてください。
インスリン注射などの治療をすでに開始している場合、高血糖の原因がなんなのか、考えるくせをつけるようにしましょう。
間食したから、ごはんを少し多めに食べたから、ケーキをたべたから!?
なぜ血糖値が跳ね上がってしまったのか、考えてみましょう。
食生活含め治療の改善につながります。
かかりつけの医師と相談してみてくださいね。
食後に血糖測定したほうがよさそうな場合
食後高血糖の評価、
食事による血糖上昇を抑えられているか、
食事がきちんと管理されているか?
早食い、間違った食べ順、薬が足りないことで
より高血糖に!?

治療効果による血糖上昇を抑えられているかチェック!
食事を食べれば血糖値が上がります。
食後に測定した血糖値は食前の血糖値に比べ、当然上がります。
食後の血糖値を測定する目的とはなんなのでしょうか?
特別な病気がない限り、食事や間食以外の影響で血糖値が上がることはありません。
食事による血糖上昇を抑えることができれば、全体的な血糖値も抑えることができます。
そして、糖尿病の内服治療、インスリン注射、GLP-1受容体作動薬は、食後の血糖上昇を抑えることを目的としているものが少なくありません。
食後血糖値を測定する目的とは、食事がきちんと管理できているか、治療がうまくいっているかを確認することです。
食後の血糖値を測定することで、食事でとる糖質の量が多くないか、食べる順番(野菜→タンパク質→炭水化物の順で食べるのが良いとされています)が間違っていないか、食前のインスリン注射の量が適切か、食後血糖値を下げる薬が十分効いているかをチェックできるのです。
1食ごとにより厳しい血糖管理を行う必要がある方、食事や治療効果をよりくわしく知りたい場合に、食後の血糖値を測定するようにしましょう。
また、食後の血糖値を測定することでインスリン抵抗性についても考えることができます。
ダイエットをして体重を減らし内臓脂肪を減らし、食後の血糖上昇が改善するのです。
食後高血糖だと心筋梗塞や脳卒中が増える!?

食後の血糖値をしっかり抑えることが必要な理由として、食後高血糖と心血管イベント(心筋梗塞や脳卒中)(大血管症)との関係性があります。
食後高血糖があるような患者さんは、心血管イベント(心筋梗塞や脳卒中)(大血管症)が発症しやすいという研究報告があり、以前より食後血糖値を重要視するようになっています。
食後の血糖上昇を管理することは心血管イベント(心筋梗塞や脳卒中)のリスクを減らす報告もあるようです。
しかし、食後高血糖がある患者さんの脂質異常症、高血圧などの生活習慣病をしっかり管理し、喫煙や飲酒などの生活習慣の改善を試みていくことが、大血管症の予防には有効との報告もあります。
いずれにせよ、糖尿病患者さんには生活習慣のトータルサポートが大切なのです。
食後の血糖値っていつ測定すればいいの?

食後1時間?食後2時間?
食後の血糖測定はいつすればいいのでしょうか?
現在様々な議論がありますが、結論から申し上げますと、「食後2時間値」を測定するようにしましょう。
日本糖尿病学会 糖尿病診療ガイドライン2019(糖尿病をこうやって治療しましょうというルールブックのようなものです)では、食後血糖値は「2時間値」を採用しています。
食事をとってから血糖値が上がり、低下していくカーブは、人によって様々です。
もし余裕があれば1度で構いませんので、1時間値、食事と食事の間の時間、夜間など血糖測定してみるのをお勧めします。
自分の血糖値のことをより深く理解し、食事含め生活習慣の改善につながるかもしれません。
「血糖測定いくつならOK?」糖尿病の治療目標、血糖値かHbA1cか
血糖値かHbA1cのどちらが大切?
治療目標はHbA1cで設定、
食後高血糖も気にしておきましょう

合併症をいかに起こさないようにするか
糖尿病の治療目標は、HbA1cで決めておきましょう。
糖尿病の治療目標とは、まずは糖尿病の合併症(細小血管症)を起こさないようにすることです。
HbA1cは1~2ヶ月の血糖の状態を表す数値で、高い方が悪く低い方が正常です。
血糖値は直前や数日間の食生活に影響されやすく、安定しない方も少なくありません。安定していて小さな影響に左右されにくいHbA1cの方が、治療がうまくいっているか確かめるために向いています。
HbA1cをどのぐらいまで下げる必要があるのか、人によって多少異なります。
年齢、持病、日常的にどのぐらい体を動かしているのか、その他健康状態をみて、患者さんごとに治療目標設定をしていきます。
心血管イベント(心筋梗塞や脳卒中)(大血管症)を
起こさないためには?

糖尿病の治療目標として、糖尿病の合併症(細小血管症)を起こさせないようにすることも大切ですが、もうひとつ防ぎたいものがあります。
それが、心血管イベント(心筋梗塞や脳卒中)(大血管症)です。
心血管イベント(大血管症)の発症を防ぐには、HbA1cだけでなく食後血糖値を下げることが有効との意見があります。
食後血糖値が上がってしまう方をみつけ、脂質異常症、高血圧などの生活習慣病をしっかり管理し、喫煙や飲酒などの生活習慣の改善を試みていくことが、大血管症の予防には有効と考えます。
くり返しになりますが、糖尿病患者さんには生活習慣のトータルサポートが大切なのです。
血糖値、HbA1c、
それぞれどれぐらいならいいのか?
空腹時血糖値130mg/dL未満、食後2時間値180mg/dL未満、HbA1c7.0%未満がひとつの目安

とりあえず、糖尿病の合併症(細小血管症)を
起こさないように
血糖値とHbA1cの目標目安は、「空腹時血糖値130mg/dL未満、食後2時間値180mg/dL未満、HbA1c7.0%未満」です。
これは、糖尿病の合併症(細小血管症)予防の観点から設定されている数値です。
糖尿病網膜症、糖尿病神経障害、糖尿病腎症などを発症しないよう、血糖値やHbA1cをコントロールすることが大切です。
心血管イベント(心筋梗塞や脳卒中)(大血管症)を予防するために、食後高血糖に注目する研究があります。
様々な議論がありますが、食後2時間値140mg/dL未満を勧めている研究報告もあります。
食事療法や運動療法を見直し、急激に血糖値を上げないようにすること、食後高血糖とならないようにすることが大切かもしれません。
目標達成までまだちょっと遠いという方も、かかりつけの医師と相談して、頑張っていきましょう。
【糖尿病-初心者でもわかる】
はじめての糖尿病【記事まとめ】
- 糖尿病とはどんな病気?治療や検査を簡単にわかりやすく【まとめ】
- 糖尿病食事療法「あなたの食事はここが間違っている」今日からできる食生活の改善
- 糖尿病の運動療法「いつどのぐらい運動すればいい?」
- HbA1cとはどんな検査?基準値や正常値-糖尿病の診断・治療目標
- 糖尿病のインスリン注射いつから誰がうつ必要があるのか?やめられる?
- 糖尿病の血糖測定はいつ・なぜするの?いくつならOK?
- 糖尿病の症状チェックリスト-初期症状~末期症状-目の症状や足の痛みなど
- 糖尿病の検査や治療にかかる費用は?初診と再診の違い
- 糖尿病を予防したい!食べ物と運動どうすればいい?
- 糖尿病の原因とは?甘いもの、食べ物、ストレス、運動不足?生活習慣を振り返る
血糖測定で感じた、
糖尿病のかかりつけ医を見つけたい!
なんでも話し合える相談できる
かかりつけ医がほしい
病院嫌い・苦手なあなたでも通院できる!?

医療法人社団若葉堂 大場内科クリニック
理事長・院長 大場啓一郎
きちんと治療を継続できるクリニックにかかりたい
糖尿病のことを理解し、具体的にどう治療を進めていけばいいのか、かかりつけの医師の力を借りるのが一番良い方法です。
糖尿病のことだけではなく、日頃のあなたのことをわかってくれるかかりつけ医を選びたいものです。
著作・監修

大場啓一郎
- 医学博士
- 医療法人社団若葉堂 理事長
- 大場内科クリニック 院長
「なんでも話し合える相談できるかかりつけ医」
病院嫌い、病院が苦手な方でも
通院できるクリニックです。

糖尿病を中心とした生活習慣病の診療を受けることができます。
糖尿病は生活習慣の見直し、食事・運動習慣の改善など、患者さんと相談しながら行っていくことが得意です。
糖尿病のみならず、高血圧、脂質異常症(高コレステロール血症、高脂血症)、痛風・高尿酸血症、睡眠時無呼吸症候群などの診療も行っています。
大場内科クリニックはJR相模原駅徒歩1分とアクセス抜群です。
予約なし、紹介状なしで気軽に受診することができます。
内科・糖尿病を中心として呼吸器内科、循環器内科、消化器内科など幅広く診療しています。
いびき・睡眠時無呼吸症候群、在宅酸素療法、禁煙外来などの専門外来も併設しています。
治療を継続したい病名をクリック






























